Razgovarala: DIANA ŠETKA
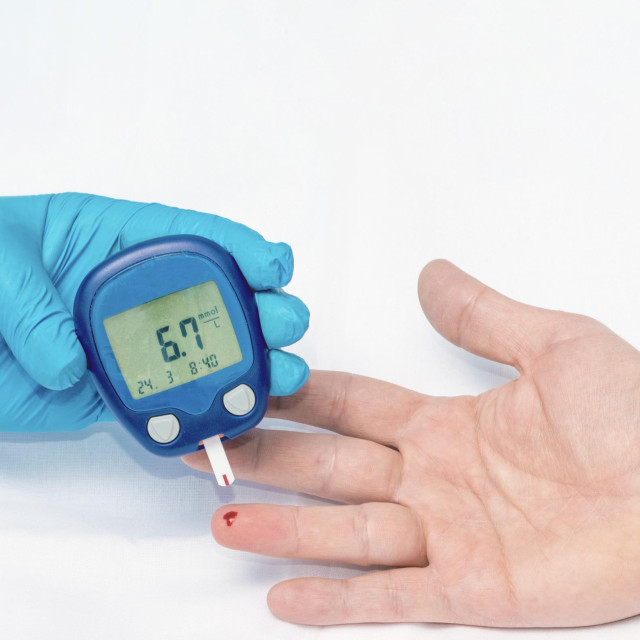
U Klinici Mayo cjelovit pristup liječenju šećerne bolesti obuhvaća ne samo propisivanje lijekova nego i radionice pripreme poželjne hrane, učenje izračuna broja ugljikohidratnih jedinica (UH) te kako na temelju toga primijeniti i dozirati terapiju, odlaske u restorane kako bi se primijenilo naučeno, razgovore s podolozima, psiholozima i nutricionistima, kao i određivanje i primjenu najbolje fizičke aktivnosti. No, iako nam je sve to još jako daleko, mnogo novina u liječenju dijabetesa tipa 2 i naši liječnici mogu primijeniti kako bi olakšali život svojim pacijentima.
Što je pokazalo vaše istraživanje dijabetičara vezano uz kardiovaskularne bolesti?
- S obzirom na neosjetljivost na bol i atipičnu kliničku sliku - takozvanu nijemu ishemiju - pretpostavila sam da se u slučaju srčanog infarkta dijabetičari u hitnu službu javljaju kasnije nego srčani bolesnici koji nemaju šećernu bolest. U znanstvenom članku koji smo objavili prije nekoliko godina s kolegama kardiolozima pratili smo vrijeme dolaska obje skupine na hitnu pomoć. Došli smo do spoznaje da zapravo dolaze istodobno, ali s različitom kliničkom slikom, puno težom kod dijabetičara. Kod šećernih bolesnika infarktu ne prethodi jaka, tipična bol u prsištu, koju drugi pacijenti opisuju kao da im ogroman teret leži na grudima, već ih najčešće probudi nedostatak zraka i osjećaj gušenja, što su ustvari znaci srčanog popuštanja i zatajenja.
Mogu li pomoći kardioverter-defibrilatori, o kojima se u posljednje vrijeme puno govori?
- Oni se ugrađuju uglavnom osobama s ozbiljnim srčanim aritmijama koje im mogu ugroziti život, pa tako i dijabetičarima s ugrožavajućim poremećajima rada srca. Kad prime impuls da trebaju reagirati, ti vas ugrađeni kardioverteri “udare” snažno kao i vanjski defibrilator, što je vrlo neugodan osjećaj za bolesnika, ali mu spasi život. Nasreću, dijabetologija je dosta napredovala pa danas imamo lijekove koji pomažu regulaciji šećera, a dobri su i za kardiovaskularne bolesti jer smanjuju krvni tlak te smrtnost i hospitalizacije uslijed srčanožilnih bolesti. Mnogo je novosti u pristupu liječenja dijabetesa tipa 2.
Što konkretno?
- Lani u listopadu kompletno su se promijenile smjernice u dijabetologiji. Pacijenta se stavlja u središte i sve je prilagođeno njegovim željama i načinu života. Dijeta, tjelovježba i metformin tablete, koje postoje 80 godina, bili su dosad zlatni standard. Imali smo i sulfonilureje - inzulinske sekretagoge koji potiču gušteraču na što veće lučenje inzulina. No, na taj način se gušterača iscrpi pa neizostavno morate prijeći na inzulin. Danas imamo na raspolaganju cijelu paletu novih lijekova koji ne djeluju toliko na gušteraču koliko na periferna tkiva, čime se povećava učinkovitost preostalog inzulina. Metformin je još uvijek jedan od najpropisivanijih lijekova: on otvara vrata stanicama mišića pa glukoza lakše uđe u njih. Novosti su lijekovi iz skupine inkretina, agonisti GLP-1 receptora, ali i SGLT-2 inhibitori. Oni su iznimno učinkoviti u snižavanju glukoze, imaju i zaštitno djelovanje na bubreg, srce i krvne žile, a dovode i do gubitka tjelesne težine, što svakako motivira bolesnike.
 prim. dr. sc. Marina Gradišer
prim. dr. sc. Marina Gradišer
Znači da dijeta i tjelovježba nisu najveći saveznici kod dijabetesa tipa 2?

- Amerikanci su došli do spoznaje da se promjenom načina života i fizičkom aktivnošću jako puno može učiniti za kontrolu bolesti, ali to je stvar ustrajnosti: ako te netko ne nadgleda, vratiš se starim navikama. Pametni lijekovi koji smanjuju apsorpciju glukoze u probavnom traktu koče apetit i potiču lučenje inzulina iz gušterače kad je to potrebno. Zapravo to su naši crijevni hormoni inkretini koji se luče u tankom crijevu, samo što ih dajemo u farmakološkim koncentracijama. Oni u organizmu inače imaju kratak poluživot jer postoji enzim koji ih razgradi nakon samo nekoliko minuta, ali ako ih pak dajete u obliku potkožnih injekcija, značajno im produžujete vijek trajanja. Dovoljna je jedna injekcija dnevno ili čak tjedno. Glavni mehanizam djelovanja tih lijekova je smanjenje apetita, ali i apsorpcije hrane u crijevima pa nemate "skokova" glukoze nakon obroka koji se povezuju upravo s povećanim rizikom od kardiovaskularnih bolesti.
Neka novija istraživanja govore da je važno ugljikohidrate jesti u isto vrijeme svaki dan, a ne kao što se dosad preporučivalo, tijekom jutra?
- Ako ih uzimate tijekom prijepodneva, veća je šansa da ćete ih potrošiti tijekom dana, nego navečer prije spavanja. Ali ako se puno krećete, možete ih uzimati u bilo koje doba dana. Bitno je da sve potrošite. Stoga je važno biti svakodnevno fizički aktivan.
Je li bolje šetati i vježbati ujutro ili navečer?
- Uvijek je dobro šetati. Kao i vježbati u bilo koje doba dana. Ja preferiram ujutro napraviti trening jer se navečer razbudim pa mi je teže zaspati, a luče se adrenalin i kortizol - hormoni stresa - što opet nije dobro za dijabetičare. Navečer poslije treninga čovjek i ogladni. Nakon treninga u večernjim satima ne treba se odricati obroka, ali treba pametno izabrati namirnice da bi se nadoknadio gubitak proteina, kako se ne bi izgubilo na mišićnoj masi.
ČITAJTE I:
Što zapravo uzrokuje bolesti srca i krvnih žila?
Samo ovako smanjujemo rizik za infarkt, a ako ga i pretrpimo vjerojatno neće biti najteži
Najčešća je srčana aritmija, a mnogi ne znaju da može dovesti do zatajenja srca i moždanog udara jer simptomi mogu izostati
Utječe li stres doista na naše srce ili su to samo bapske priče?
Kako cigarete utječu na najvažniji mišić u tijelu i što se događa sa srcem kad prestanemo pušiti
JER NISU ISTI: Koji su simptomi infarkta kod muškaraca, a koji kod žena?
U ovim slučajevima je situacija sa srcem toliko ozbiljna da treba ODMAH pozvati hitnu pomoć
10 SITUACIJA zbog kojih bismo svakako trebali otići na pregled srca
Zašto je infarkt postao opasniji za žene nego što je za muškarce?
MEDICINSKI VIDEO LEKSIKON: Sve što trebate znati o srčanom udaru
MEDICINSKI VIDEO LEKSIKON: Seksualni život srčanih bolesnika - sve što trebate znati



Za sudjelovanje u komentarima je potrebna prijava, odnosno registracija ako još nemaš korisnički profil....